
Сборная России – третья в медальном зачёте Паралимпиады-2026!
На Игры в Милан поехали всего 6 спортсменов – они завоевали 12 медалей: 8 золотых, 1 серебро, 3 бронзы. Ещё ни одна страна в истории Игр не попадала...
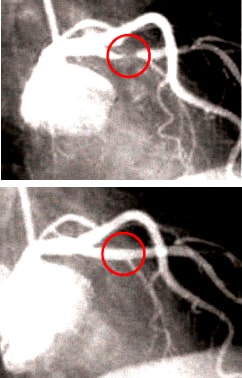 Сердечные приступы, как уже отмечалось, являются результатом закупорки в артериях в сердце. Однако, в то время как они, кажется, происходят неожиданно и часто без предупреждения, процесс, лежащий в основе заболевания действует уже на протяжении многих лет.
Сердечные приступы, как уже отмечалось, являются результатом закупорки в артериях в сердце. Однако, в то время как они, кажется, происходят неожиданно и часто без предупреждения, процесс, лежащий в основе заболевания действует уже на протяжении многих лет.
Болезнь стенок артерий называется артериосклероз или атеросклероз. Когда он возникает в одном или нескольких сосудах сердца, это называется "ишемическая болезнь сердца". Отложение холестерина в стенках артерии оставляет меньше места для кровотока. Кроме того, это приводит к воспалению, которое может действовать на клетки, выстилающие артерии. Таким образом, содержимое бляшек может подвергаться воздействию крови. Это приводит к естественной реакции организма, вокруг этого инородного вещества в крови образуется тромб, чтобы сохранить кровеносный сосуд от повреждений.
Если тромб становится слишком большим, артерия сужается или закрываться и в результате случается сердечный приступ. Другие факторы риска, помимо холестерина, играющие важную роль в развитии ИБС, включают в себя курение, что повреждает артерии, повышение свертываемость крови, снижение уровня "хорошего" холестерина в крови, что способствует спазму сосудов, повышенное артериальное давление, сахарный диабет, мужской пол, малоподвижный образ жизни, избыточный вес и семейная история проблемы.
Случайный сердечный приступ возникает в результате эмболии. Эмбол — это сгусток крови, который формируется в другом месте, а затем движется в коронарные артерии. В случае сердечных приступов, тромб обычно образуется в левом предсердии или левом желудочке, а затем мигрирует в коронарную артерию. Это довольно редкий случай. Разбавители крови часто назначают пациентам, у которых наблюдается подобный тромбоз, чтобы предотвратить развитие эмболии.
Может произойти "спазм" мышц, которые окружают артерии. Это уменьшает площадь прохода для крови, и может быть связано с повышенной склонностью к свертыванию крови. Иногда это связано с атеросклеротической болезнью. Спазм мышц бывает особенно тяжелым у курильщиков, или тех, кто злоупотребляет кокаином или аналогичными препаратами.
Классическими симптомами сердечного приступа являются боль в груди, шее, челюсти, спине, плечах или руке. Боль может быть сильной, но чаще всего средней интенсивности. Она может быть описана как "тяжелая" или "давящая". Люди часто говорят "как будто слон наступил на грудь".
Событием часто связано с определенным чувством, что что-то не так. Эта боль может быть связана с интенсивным потоотделением, и это ключевой признак того сердечного приступа. Одышка, тошнота, или рвота тоже часто встречаются.
Казалось бы, банальное предположение, что боль должна возникать в левой руке, является абсолютно ложным, и вызывает большую путаницу у пациентов. Правая рука очень часто участвует вместо, или вместе с левой рукой.
Если наблюдаются симптомы инфаркта миокарда следует безотлагательно вызывать скорую помощь. Вы не должны пытаться отвезти пострадавшего в больницу сами.
Смерть, которая возникает внезапно после начала сердечного приступа, чаще всего из-за нестабильного ритма, в частности желудочковой тахикардии и фибрилляции желудочков, что не позволяет эффективно перекачивать и использовать свой запас кислорода. Это событие может быть быстро сведено на нет с помощью лекарств или дефибрилляции.
Хотя часто сердечный приступ это невероятно болезненный процесс, иногда он вызывает только относительно умеренную боль. Это может быть неверно истолковано человеком, испытывающим его, как "несварение желудка" или "изжога", или просто боль в плече или руке. Поскольку большинство сердечных приступов не фатальны, то человек может просто заниматься своими делами, замечая только, что он немного более уставший, чем обычно. Позже, исследования такие, как электрокардиограмма позволяют предположить, что повреждение произошло, а пациент может и не вспомнить инцидент.
Кроме того, некоторые пациенты имеют "дефектные системы предупреждения" — они просто не имеют восприятия боли. Это может произойти с любым человеком, но чаще встречается у больных диабетом, которые могут иметь некоторые повреждения нервного волокна вследствие высокого содержания сахара в крови. Есть несколько более сложные и точные тестов, позволяющих обнаружить какие-то повреждения, вызванные «тихим инфарктом».
Инсульт — это отсутствие притока крови к мозгу. Инфаркт — это недостаток кровоснабжения сердца.
Пациент, как правило, хочет знать, какой ущерб здоровью нанес сердечный приступ. Как правило, определение масштабов занимает несколько дней. Определенные выводы можно сделать с применением электрокардиограммы — она даст представление о размерах зоны повреждения. Есть и другие способы. Например, когда клетки сердечной мышцы умирают, они выпускают свое содержимое в кровь. Некоторые из этих материалов, называемые ферментами, такими как "ЦПК" (креатинфосфокиназа), могут быть измерены в крови. Однако смысл всего этого не в том, что сложные и дорогостоящие исследования должны быть сделаны. Как правило, довольно хорошую оценку можно получить от ЭКГ и анализов крови.
Методы и продолжительность курса лечения изменились за эти годы. Двадцать лет назад, пациенты оставались на абсолютном постельном режиме две недели или дольше. В настоящее время он сокращается до одного дня. Время пребывания в стационаре и тип оценки зависит от нескольких факторов.
В течение 3-5 дней пациенты будут постепенно расширять свою деятельность до точки, когда они смогут самостоятельно есть и проводить гигиенические процедуры, такие как купание, а также начнут программу прогулок, как часть их программы реабилитации.
Многие больницы предлагают услуги кардиологической реабилитации, состоящей из обучения и инструктажа и затрагивает питание, физические упражнения и снижение стресса, а также пояснения о характере патологического процесса.
Сердечный ритм пациента необходимо постоянно контролировать на протяжении всего времени, что он находится в больнице, чтобы оценить любые нарушения, которые могут возникнуть. Другие тесты могут быть сделаны, в том числе эндоскопия и катетеризация сердца.
Если Ваша работа сопряжена с наличием постоянных стрессовых ситуаций, это может быть одной из причин, почему у вас был сердечный приступ. И стоит какое-то время отдохнуть, прежде, чем приступить к работе снова.
Работа в целом является позитивной силой в нашей жизни. Пациентам, как правило, разрешено вернуться на работу через 3-6 недель. Конкретные рекомендации зависят от многих особенностей вашей ситуации.
Почти наверняка. Назначаются препараты, уменьшающие риск второго инфаркта. Кроме того, часто назначаются препараты снижающие уровень холестерина.
Одним пациентам требуются данные процедуры, другим нет. Тот факт, что кто-то имеет сердечный приступ — не абсолютный показатель того, что они требуют одного из этих инвазивных методов лечения (так называемая "реваскуляризация").
Некоторые факторы, благоприятствующие необходимости и пользе от процедуры реваскуляризации, включают в себя:
Атеросклероз и ишемическая болезнь сердца имеют сильный генетический компонент. Имея члена семьи первой степени с данным заболеванием увеличивается риск . . . но это не смертный приговор!
Поговорите с вашим врачом, пройдите обследование, и если это необходимо, и следуйте десятишаговой программе, описанной ниже. Итак, вот довольно простой план из 10 пунктов:
Подробнее на страницах сайта https://angioclinic.ru/
Поделиться в соц. сетях:

На Игры в Милан поехали всего 6 спортсменов – они завоевали 12 медалей: 8 золотых, 1 серебро, 3 бронзы. Ещё ни одна страна в истории Игр не попадала...

Глава Мордовии Артём Здунов принял участие в отчётно-программном форуме «Есть результат!» «Единой России» в ПФО.